Legionella w wewnętrznych instalacjach wodociągowych
Legionella in building internal water supply systems
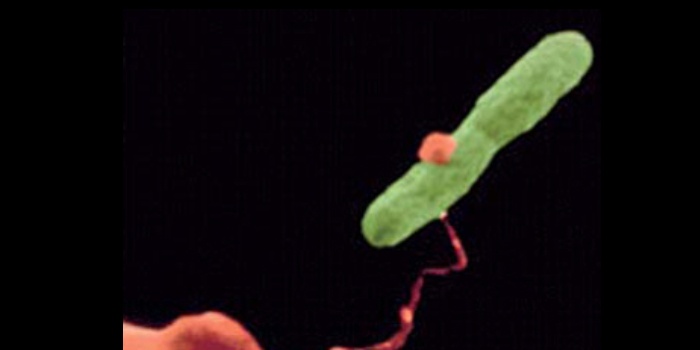
Widok pałeczek Legionella Pneumophila
CDC-PHIL, wikipedia.org/wiki/Legionella
Wiele mikroorganizmów, np. bakterie czy pierwotniaki, jest w stanie bytować i namnażać się w środowisku wodnym zawierającym nawet minimalną zawartość substancji odżywczych. Jednym z mikroorganizmów zasiedlających środowiska wodne i wilgotne jest okryta złą sławą bakteria Legionella pneumophila.
Zobacz także
FERRO S.A. Zawory kulowe F-Power firmy Ferro

Niezbędnym elementem armatury wodnej, a w szczególności armatury zaporowej służącej do otwierania i zamykania przepływu, są zawory kulowe. Składają się one z korpusu (obudowy całego mechanizmu), napędu...
Niezbędnym elementem armatury wodnej, a w szczególności armatury zaporowej służącej do otwierania i zamykania przepływu, są zawory kulowe. Składają się one z korpusu (obudowy całego mechanizmu), napędu ręcznego (w postaci jednoramiennej dźwigni lub motylka), trzpienia z dławikiem oraz gniazda wraz z kulą. W kuli znajdziemy wydrążony z dwóch stron otwór służący do przepuszczania medium, gdy zawór jest otwarty. Obracając dźwignię zaworu o dziewięćdziesiąt stopni, zamykamy przepływ medium.
Xylem Water Solutions Polska Sp. z o.o. Wydajna instalacja podnoszenia ciśnienia wody z niskim kosztem eksploatacji, czyli zestaw hydroforowy SMB Lowara firmy Xylem

Od współczesnych zestawów hydroforowych oczekuje się nie tylko skutecznego podnoszenia ciśnienia wody w instalacjach wody użytkowej, ale również niskich kosztów eksploatacji. W zestawie hydroforowym SMB...
Od współczesnych zestawów hydroforowych oczekuje się nie tylko skutecznego podnoszenia ciśnienia wody w instalacjach wody użytkowej, ale również niskich kosztów eksploatacji. W zestawie hydroforowym SMB Lowara postawiono na spełnienie tych oczekiwań dzięki połączeniu rozwiązań zapewniających dobre parametry hydrauliczne i efektywność energetyczną.
Xylem Water Solutions Polska Sp. z o.o. Stałe ciśnienie wody w instalacji? To możliwe z zestawem hydroforowym GHV Lowara firmy Xylem

Zestaw hydroforowy GHV Lowara zapewnia stałe ciśnienie wody w instalacji, nawet przy dużych i częstych wahaniach w rozbiorach wody. Pełna automatyzacja, osiągana dzięki zaawansowanej regulacji i sterowaniu...
Zestaw hydroforowy GHV Lowara zapewnia stałe ciśnienie wody w instalacji, nawet przy dużych i częstych wahaniach w rozbiorach wody. Pełna automatyzacja, osiągana dzięki zaawansowanej regulacji i sterowaniu sprawia, że stabilna praca instalacji zapewniona jest bez udziału użytkownika.
Występowanie bakterii Legionella
W naturalnych warunkach bakterie z rodzaju Legionella odnaleźć można nie tylko w wodzie, ale również w wilgotnej glebie, trocinach, na porostach, mchach, paprociach itp. Dość powszechnie bakterie te występują w instalacjach wodnych budynków. Trafiając na sprzyjające warunki życiowe, potrafią się bardzo szybko namnażać.
Warunkami sprzyjającymi ich występowaniu są np.: nieodpowiednia jakość wody, niedoskonałości konstrukcyjne instalacji wodnych, niewłaściwie prowadzona eksploatacja oraz niewystarczający nadzór higienicznosanitarny nad urządzeniami i instalacjami. Największe ryzyko występowania i namnażania bakterii z rodzaju Legionella w systemach dystrybucji wody związane jest z instalacjami wody ciepłej.
Środowisko szczególnie sprzyjające rozwojowi bakterii stanowią zastoiska wodne o podwyższonej temperaturze, z obecnością substancji organicznych. W wodzie wodociągowej o temperaturze 5–24°C bakterie te przeżywają prawie rok, a czas życia w aerozolu powietrzno-wodnym lub pyłowym dochodzi do 15 min przy dużej wilgotności powietrza [1].
Bakterie Legionella charakteryzują się dużą zdolnością adaptacyjną do różnych warunków środowiskowych. Ich specyficzną cechą utrudniającą eliminowanie ze środowiska jest zdolność do przeżycia w organizmach pierwotniaków. Wakuole ameb i orzęsków są miejscem namnażania się pałeczek Legionella i mogą zawierać nawet tysiące komórek bakterii.
Bytowanie wewnątrz pierwotniaków nie tylko chroni bakterie przed działaniem niekorzystnych czynników zewnętrznych, ale także przypuszczalnie zwiększa ich inwazyjność w stosunku do komórek ciała ludzkiego.
Potencjalne źródła zakażeń
Potencjalnym źródłem zakażenia człowieka bakteriami z rodzaju Legionella jest woda, a szczególne zagrożenie stanowi zawierający bakterie aerozol wodno-powietrzny. Taki aerozol wytwarzają prysznice, nawilżacze powietrza, komory zraszania, chłodnie wentylatorowe w systemach klimatyzacyjnych, nebulizatory, respiratory, wanny wirowe i urządzenia do hydromasażu, jacuzzi, turbiny dentystyczne, fontanny, spryskiwacze trawników, zraszacze natryskowe, myjnie samochodowe i inne.
Bakterie Legionella występują często również w basenach kąpielowych, mogą być też przenoszone m.in. przez mgłę olejowo-wodną, np. w instalacjach sprężonego powietrza, gdzie istnieją dogodne warunki do ich rozwoju, tj. w zbiornikach, osuszaczach, filtrach, odwadniaczach i separatorach, w których gromadzi się kondensat.
Zakażenie organizmu człowieka najczęściej odbywa się drogą inhalacyjną przez przedostanie się skażonego aerozolu do pęcherzyków płucnych, chociaż namnażanie się tej bakterii obserwowano już w tchawicy, wewnątrz komórek nabłonkowych. Do tej pory nie określono jeszcze ściśle dawki infekcyjnej.
Obserwacje infekcji wywołanych przez bakterie z rodzaju Legionella u człowieka wykazują, że do zakażeń może dochodzić przy bardzo niskich stężeniach tej bakterii, obserwuje się również występowanie odporności na bardzo duże dawki bakterii wśród populacji ludzkiej.
Prawdopodobnie istnieją nieznane dotąd czynniki zwiększające ryzyko infekcji. Z badań prowadzonych na zwierzętach wynika, że wartości dawki letalnej są bardzo rozbieżne i wahają się w zakresie od 1000 do 107 żywych komórek bakterii.
Szacuje się, że ryzyko wystąpienia sporadycznych przypadków zachorowań osób zdrowych istnieje podczas 10-minutowego mycia się pod prysznicem, którego woda skażona jest pałeczkami Legionella w ilości 103–105 jtk/100 ml, a dla ilości przekraczającej 105 jtk/100 ml należy spodziewać się wystąpienia epidemii [2].
Legioneloza
Przyczyną legionelozy są pałeczki należące do rodziny Legionellaceae, rodzaju Legionella sp., a także Tatlockia sp. i Fluoribacter sp. Pomimo że dwa ostatnie rodzaje zostały wyróżnione z rodzaju Legionella sp., do tej pory stosowane jest jeszcze wspólne określenie Legionella sp.
Obecnie znanych jest ponad 40 gatunków tych pałeczek (L. pneumophila, L. longbeachae, L. micdadei, L. bozemanii, L. feeleii, L. anisa). Wśród wszystkich gatunków mogących być przyczyną powstawania zakażeń u ludzi dominującą rolę w zakażeniach odgrywają bakterie gatunku Legionella pneumophila, w szczególności zaliczane do grupy serologicznej 1 (sg 1).
Zachorowalność spowodowana przez dany rodzaj bakterii zależy od regionu geograficznego, np. w krajach śródziemnomorskich dominującą rolę w zakażeniach ma L. pneumophila sg 1 (77%), a w krajach skandynawskich bakterie zaliczane do innych grup serologicznych.
Ofiarami zakażeń są zwykle osoby starsze, częściej mężczyźni niż kobiety, osoby osłabione i chore, uzależnione od alkoholu i nikotyny, leczone sterydami itp. W szpitalach szczególne ryzyko zachorowań występuje np. u pacjentów leczonych na oddziałach intensywnej terapii, osób z przewlekłymi chorobami układu oddechowego, po zabiegach chirurgicznych, w immunosupresji, czyli po przeszczepieniu narządów, z chorobami nowotworowymi, u pacjentów dializowanych lub leczonych laryngologicznie.
Poza szpitalami zwiększone ryzyko zachorowalności na legionelozę występuje m.in. w sanatoriach, domach opieki i innych obiektach, w których przebywają osoby o obniżonej odporności immunologicznej. Ponadto zwiększone ryzyko zakażenia występuje u osób długo przebywających w środowisku, w którym obecny jest aerozol wodno-powietrzny zawierający bakterie, np. u obsługi myjni samochodowych, gabinetów hydromasażu czy instalacji klimatyzacyjnych.
Większość rozpoznanych przypadków legionelozy łączy się obecnie z infekcjami pochodzącymi ze skażonych instalacji klimatyzacyjnych oraz instalacji ciepłej wody użytkowej.
Legioneloza, a więc choroba spowodowana zakażeniem bakteriami rodzaju Legionella, może mieć postać płucną i pozapłucną. Zasadniczo wyróżnia się trzy jej postacie:
- legionelozowe zapalenie płuc – nazywane chorobą legionistów LD. Choroba może mieć przebieg lekki lub bardzo ciężki, zagrażający życiu chorego (jest przyczyną posocznicy i niewydolności wielonarządowej). Do objawów należy gorączka, suchy kaszel, bóle mięśni, bóle brzucha, powiększenie wątroby i śledziony, trudności w oddychaniu, zaburzenia świadomości, nudności, biegunka czy zmieniony obraz rtg. U chorych mogą występować również objawy ze strony układu nerwowego. Dominującym rodzajem bakterii odpowiedzialnym za taki stan rzeczy jest Legionella pneumophila, a w mniejszym stopniu Legionella micdadei i Legionella longbeachae. Okres inkubacji trwa ok. 2–10 dni, a w niektórych przypadkach nawet do 20 dni [1]. Jak podaje literatura tematu, śmiertelność tego typu legionelozy w warunkach szpitalnych waha się od 5 do ponad 50%.
- gorączka Pontiac o okresie wylęgania do 48 godzin, gorączka Lochgoilhead o okresie wylęgania do 9 godzin – łagodna, grypopodobna postać pozapłucna. Może się ona objawić w postaci przewlekłego kaszlu, uczucia zmęczenia, nagłego wzrostu temperatury ciała, bólu głowy, bólu mięśni. Choroba nie wywołuje zgonów. Następuje samoistne wyleczenie [3].
- ciężka postać pozapłucna z zespołem septycznym u osób o obniżonej odporności, np. po immunosupresji lub przeszczepie narządów, dializowaniu, po terapii przeciwnowotworowej. Mogą wystąpić np. odmiedniczkowe zapalenie nerek, ropień mózgu, zapalenie trzustki, otrzewnej, wsierdzia lub osierdzia, zakażenia ran.
W przypadku wystąpienia zakażenia szpitalnego spowodowanego przez bakterie Legionella konieczne jest wdrożenie odpowiednich procedur epidemiologicznych. Legioneloza została ujęta w wykazie zakażeń i chorób zakaźnych – załącznik do ustawy [6].
Wymagania prawne
Zgodnie z rozporządzeniem Ministra Zdrowia w sprawie jakości wody przeznaczonej do spożycia przez ludzi [5] liczba mikroorganizmów zawartych w wodzie powinna być mniejsza niż 100 jtk w objętości próbki 100 ml, a w zakładach zamkniętej opieki zdrowotnej na oddziałach, w których przebywają pacjenci o obniżonej odporności, w tym objęci leczeniem immunosupresyjnym, pałeczki Legionella sp. powinny być nieobecne w próbce wody o objętości 1000 ml.
Od wyników badania bakteriologicznego wody zależy dalszy sposób postępowania w celu przywrócenia jej właściwej czystości mikrobiologicznej i częstotliwość monitorowania – tabela 1.
Badania instalacji wodociągowych w zakresie występowania bakterii Legionella powinny przeprowadzać wyspecjalizowane służby sanitarne lub odpowiednio przeszkolone osoby. Zgodnie z rozporządzeniem Ministra Zdrowia [5] próbki wody przeznaczonej do badań należy pobierać:
- na wypływie ze zbiornika ciepłej wody lub najbliższego punktu czerpalnego (Należy przez to rozumieć punkt czerpalny położony najbliżej zbiornika wody ciepłej. W praktyce zdarza się niekiedy, że instalacja nie ma zbiornika akumulacyjnego, wówczas powinien być to punkt czerpalny zlokalizowany najbliżej podgrzewacza, wymiennika ciepła);
- z punktu czerpalnego najdalej położonego od zbiornika ciepłej wody (W praktyce to najbardziej odległy punkt czerpalny instalacji);
- w miejscu powrotu wody do podgrzewacza, czyli z odcinka instalacji wody powracającej (cyrkulacyjnej) do podgrzewacza (Najlepiej z odcinka znajdującego się najbliżej miejsca ponownego podgrzania wody);
- w wybranych punktach pośrednich, których liczba zależy od wielkości systemu. W szpitalach próbki wody powinny być koniecznie pobierane na oddziałach, gdzie przebywają osoby z grupy podwyższonego ryzyka, np. pacjenci chorzy na nowotwory, po przeszczepach, chorzy na HIV.
Jeżeli w obiekcie jest więcej niż jeden obieg wody, próbki należy pobierać z każdego obiegu zgodnie z zaleceniami podanymi powyżej.
Warunki przechowywania i transportowania próbek wody do badań mikrobiologicznych w kierunku bakterii Legionella wg PN-EN ISO 19458:2007 są następujące:
- maksymalny czas przechowywania próbek łącznie z transportem: zalecany 24 h, dopuszczalny 48 h;
- temperatura przechowywania próbek wody: zalecana 5±3°C, dopuszczalna otoczenia;
- objętość badanej próbki: 100–1000 ml.
W rozporządzeniu Ministra Infrastruktury [4] w § 120 ust. 2 umieszczono następujące zapisy:
- instalacja wodociągowa ciepłej wody powinna umożliwiać uzyskanie w punktach czerpalnych wody o temperaturze nie niższej niż 55°C i nie wyższej niż 60°C,
- instalacja wodociągowa ciepłej wody powinna umożliwiać przeprowadzanie ciągłej lub okresowej dezynfekcji metodą chemiczną albo fizyczną (w tym okresowe stosowanie metody dezynfekcji cieplnej) bez obniżania trwałości instalacji i zastosowanych w niej wyrobów. Dla przeprowadzenia dezynfekcji cieplnej niezbędne jest zapewnienie uzyskania w punktach czerpalnych temperatury wody nie niższej niż 70°C i nie wyższej niż 80°C.
Chociaż w rozporządzeniu nie odniesiono się bezpośrednio do nazwy Legionella, należy zauważyć, że utrzymywanie temperatury wody ciepłej w zakresie 55–60°C w punktach czerpalnych znacznie obniża ryzyko namnażania się bakterii w instalacji.
W praktyce przyjmuje się zazwyczaj, że w punkcie czerpalnym wymagana temperatura wody powinna występować po upuszczeniu 3 dm3. W normie PN-EN 806-2:2006 określono, że temperatura w punkcie czerpalnym powinna być nie niższa niż 55°C po 30 sekundach wypływu, zatem zapis ten niejako odpowiada zapisowi o upuszczeniu 3 dm3.
W przepisach krajowych nie określono wymaganej temperatury wody zasilającej, jednak zgodnie z wytycznymi EWGLI (European Working Group for Legionella Infections) i WHO (World Health Organization) zalecana temperatura wody zasilającej nie powinna być niższa niż 60°C, a wody powrotnej nie niższa niż 50°C.
Mimo że w przepisach krajowych nie występują wymagania dotyczące dopuszczalnych ilości bakterii Legionella w wodzie zimnej przeznaczonej do spożycia przez ludzi, należy pamiętać, że zwiększenie temperatury wody powyżej 25°C jest czynnikiem sprzyjającym namnażaniu się bakterii.
Ponieważ osobami potencjalnie najbardziej zagrożonymi legionelozą są pacjenci szpitalni, EWGLI opracowało wytyczne dotyczące kontroli w obiektach służby zdrowia, na których terenie znajdują się otwarte systemy wody chłodniczej. Zalecają one m.in. wykonywanie badań w kierunku wykrywania obecności pałeczek Legionella w wodzie chłodniczej raz na kwartał.
Legionella w systemach dystrybucji wody
Bakterie z rodzaju Legionella bardzo często zasiedlają systemy dystrybucji wody, przede wszystkim ciepłej. Zgodnie z badaniami przeprowadzonymi w 2008 r. przez Inspekcję Sanitarną bakterie Legionella występowały w instalacjach ciepłej wody niemal 60% obiektów szpitalnych w ilościach przekraczających 100 jtk/100 ml.
Skolonizowanie instalacji ciepłej wody jest wynikiem powstania w niej sprzyjających warunków środowiskowych dla rozwoju tych bakterii. Optymalna temperatura ich rozwoju wynosi 35–37oC.
W systemach dystrybucji wody pałeczki Legionella są najczęściej jednym ze składników biofilmu (błony biologicznej, obrostu biologicznego) tworzącego się na wewnętrznych powierzchniach instalacji. Zatem obecność biofilmu jest niepożądana z uwagi na jego funkcję ochronną wobec bakterii, które go zasiedlają. Namnażaniu się bakterii sprzyja obecność osadów, korozji i pierwotniaków.
Skolonizowaniu mogą ulegać wszystkie elementy instalacji, ale najczęściej są to: zbiorniki akumulacyjne, odcinki instalacji o niewłaściwej cyrkulacji i odcinki tzw. ślepe, odmulacze oraz pokryte osadami i kamieniem prysznice i wylewki baterii.
Istotnym czynnikiem mającym wpływ na rozwój bakterii w systemach dystrybucji wody jest temperatura. W temperaturze poniżej 20°C i powyżej 46°C bakterie się nie namnażają. Niestety zdarza się, że te progi temperaturowe zostają przekroczone i wówczas wzrasta ryzyko rozwoju bakterii w instalacji. Temperatura wody w instalacji zależy m.in. od temperatury wody zasilającej, intensywności przepływu oraz stanu izolacji przewodów.
Zdarza się, że zimna woda może osiągać temperaturę sprzyjającą namnażaniu się bakterii Legionella. Sytuacja taka może wystąpić wówczas, gdy czas przebywania wody w instalacji lub zbiorniku będzie na tyle długi, aby uległa ona podgrzaniu. Ryzyko wystąpienia takiej niekorzystnej sytuacji wzrasta wraz z jej niewłaściwym zaizolowaniem oraz występowaniem w jej pobliżu źródła ciepła, np. instalacji ciepłej wody. Może się również zdarzyć, że już na etapie doprowadzenia wody do instalacji temperatura wody zasilającej będzie sprzyjająca dla rozwoju bakterii.
W literaturze tematu można znaleźć informacje, że występowanie bakterii Legionella w instalacjach zimnej wody jest dość powszechne, jednak na ogół są to stosunkowo małe stężenia. Zdarzają się jednak i takie przypadki, w których stwierdzano występowanie bakterii Legionella w stężeniach nawet kilkukrotnie przekraczających dopuszczalne dla ciepłej wody.
W instalacjach ciepłej wody duży wpływ na rozwój bakterii Legionella ma jakość zimnej wody zasilającej instalację ciepłej wody użytkowej oraz sposób przygotowania ciepłej wody w węzłach zasilających, nazywanych często wymiennikowniami c.w.u. W instalacjach rozległych sieci ciepłej wody bardzo istotne jest zapewnienie prawidłowej cyrkulacji oraz temperatury wody, która obniża ryzyko namnażania się bakterii.
Uwagi praktyczne dotyczące instalacji ciepłej wody
Indywidualne instalacje ciepłej wody to małe instalacje wodne przeznaczone np. dla domu jednorodzinnego, natomiast instalacje centralne obsługują znacznie szerszy obszar, np. budynki wielorodzinne czy szpitale. Małe instalacje wyposaża się często w przepływowy podgrzewacz wody, a większe posiadają na ogół zasobniki wody ciepłej – są to tzw. instalacje pojemnościowe.
Istnieją również rozwiązania kombinowane. Z punktu widzenia epidemiologicznego instalacje o rozległej sieci dystrybucyjnej są bardziej istotne niż indywidualne.
Na podstawie udokumentowanych badań setek instalacji ciepłej wody stwierdzić można, że skolonizowane bakteriami Legionella zasobniki ciepłej wody mogą być źródłem skażenia całych instalacji, stąd bardzo istotny jest wybór odpowiedniej konstrukcji zasobnika i jego późniejsza eksploatacja.
Wyposażenie instalacji ciepłej wody w zbiorniki poziome jest niewątpliwym błędem – występuje w nich duża przestrzeń, w której panują warunki temperaturowe sprzyjające rozwojowi bakterii, a ponadto z dużej przestrzeni dennej bardzo trudno odprowadzić osady podczas płukania.
Strefa optymalnej temperatury dla rozwoju bakterii Legionella przesuwa się wraz ze zmianami ilości zakumulowanej w zasobniku ciepłej wody. Zwielokrotnienie ich rozwoju następuje, kiedy strefa optymalnej dla reprodukcji temperatury obejmuje osady denne zbiornika [3]. Występowanie osadów i biofilmu znacznie zwiększa ryzyko skolonizowania zbiorników przez bakterie.
W przypadku zastosowania wężownicy w zasobniku ciepłej wody istnieje niebezpieczeństwo, że dogrzanie dolnej części zbiornika będzie praktycznie niemożliwe do zrealizowania, zatem dezynfekcja termiczna nie będzie skuteczna.
W następstwie konieczne się może okazać okresowe lub stałe utrzymywanie temperatury wody powyżej 60°C. W takim przypadku dla zwiększenia skuteczności można zastosować dodatkową pompę cyrkulacyjną włączaną podczas dezynfekcji w celu doprowadzenia gorącej wody w okolice dna zbiornika.
Całkowite wyeliminowanie bakterii Legionella z dużych, rozległych instalacji jest w praktyce zadaniem trudnym. Okazuje się również, że znacznie prościej wyeliminować bakterie z zasobników ciepłej wody niż z obiegów cyrkulacyjnych tych instalacji. Z tego powodu wskazane jest stosowanie takiego rozwiązania, które uniemożliwi przepływ skażonej wody z przewodu cyrkulacyjnego do zasilającego.
Woda cyrkulacyjna bezpośrednio przed jej napływem do przewodu zasilającego powinna zostać podgrzana, np. w wymienniku płytowym, do temperatury min. 60°C podczas normalnej pracy instalacji, a podczas dezynfekcji termicznej temperatura ta powinna być znacznie wyższa.
Niestety, następstwem wysokiej temperatury wody są zintensyfikowane procesy korozyjne w instalacji. Osiadające w rurociągach i armaturze produkty korozji przyczyniają się do zwiększenia oporów hydraulicznych, co w konsekwencji powoduje zmniejszenie się natężenia przepływu wody. Tym samym w odcinkach instalacji, w których zmniejsza się przepływ, obniża się temperatura wody.
Wskutek gromadzenia się osadów może dojść nawet do zatkania niektórych odcinków instalacji. Osadzanie się kamienia i wytrącanie osadów w wymienniku ciepła jest przyczyną utrudnionej wymiany ciepła.
Przegrzanie wody cyrkulacyjnej w wymienniku znacznie redukuje liczbę zawartych w niej bakterii [3]. W celu umożliwienia usuwania osadów z obiegu cyrkulacyjnego rozległych instalacji ciepłej wody przed wymiennikiem ciepła warto zastosować filtr o dużej powierzchni z możliwością automatycznego oczyszczenia przepływem wstecznym. Funkcję tę może spełniać również magnetoodmulacz.
Podsumowując, rozwój bakterii w rozległych obiegach cyrkulacyjnych może być spowodowany np. wzrostem oporów hydraulicznych instalacji, zużyciem pomp cyrkulacyjnych, zaworów zwrotnych, filtrów, nieciągłością izolacji termicznej, nieprawidłowo dobranymi lub eksploatowanymi zasobnikami wody, błędami projektowymi, wykonawczymi i modernizacyjnymi oraz eksploatacyjnymi, niezrównoważeniem przepływów albo wadliwą pracą systemu automatyki.
Inne potencjalne rezerwuary występowania bakterii
Bakterie Legionella są szczególnie niepożądane w instalacjach, w których tworzy się aerozol wodno-powietrzny, a więc nie tylko w systemach dystrybucji wody, ale także m.in. w basenach kąpielowych, urządzeniach do hydroterapii, wannach do hydromasażu i instalacjach klimatyzacyjnych, nawilżaczach powietrza, instalacjach wody chłodniczej. Tworzenie się aerozolu wodno-powietrznego zwiększa prawdopodobieństwo zakażenia inhalacyjnego osób go wdychających.
W basenach kąpielowych, urządzeniach do hydroterapii i hydromasażu jednym z głównych czynników sprzyjających występowaniu bakterii Legionella jest temperatura wody, która z uwagi na komfort osób korzystających z tych dobrodziejstw przekracza 25°C.
Ponadto w basenach nad powierzchnią wody tworzy się aerozol wodno-powietrzny, który może nawet wypełniać całe pomieszczenia hydroterapii i hydromasażu. Rozpylanie wody w przypadku występowania w niej bakterii sprzyja wzrostowi ich stężenia w pomieszczeniu. Ze względu na długi czas ekspozycji szczególnie narażony jest wtedy personel obsługi.
Kolejnym często kolonizowanym przez bakterie Legionella obszarem są instalacje wody chłodniczej. Szczególnie podatne są wentylatorowe chłodnie wieżowe, stosowane m.in. w układach chłodniczych wytwarzających tzw. wodę lodową na potrzeby klimatyzacji. Podczas pracy takiej chłodni wentylatorowej bakterie wraz z kropelkami cieczy mogą przenosić się z powietrzem na znaczne odległości.
Z punktu widzenia epidemiologicznego jest to bardzo niekorzystne zjawisko, zatem dla bezpieczeństwa wentylatorowe chłodnie wieżowe powinny być umieszczane w dość znacznych odległościach od miejsc przebywania ludzi, chyba że stosowane są w nich odpowiednie środki zapobiegające powstawaniu biofilmu oraz kolonizacji wody przez bakterie.
Skolonizowane przez bakterie Legionella układy nawilżania powietrza stosowane w układach klimatyzacyjnych stwarzają potencjalnie duże ryzyko inhalacyjnego zakażenia osób. Ponieważ wytwarzają aerozol wodno-powietrzny, powinny być systematycznie kontrolowane. Nawilżacze parowe pracują w wysokich temperaturach, dlatego ich stosowanie, poza wyjątkami, takimi jak np. niewłaściwa eksploatacja czy awaria, wyklucza występowanie bakterii Legionella w parze wodnej.
Z tych względów stosowanie tych urządzeń jest szczególnie wskazane w instalacjach klimatyzacyjnych placówek służby zdrowia. Znacznie bardziej podatne na kolonizację są nawilżacze wodne. W ich przypadku konieczne jest zachowanie należytej dbałości zarówno o stan techniczny, jak i higieniczny urządzeń oraz właściwej jakości wody przeznaczonej do nawilżania powietrza.
Trzeba zwrócić uwagę m.in. na to, aby temperatura wody nie sprzyjała rozwojowi bakterii, woda przeznaczona do nawilżania była okresowo całkowicie wymieniana, a nie tylko uzupełniana, a podczas każdej wymiany instalacja nawilżania została oczyszczona z nagromadzonych osadów, przepłukana i okresowo dezynfekowana.
Metody usuwania bakterii Legionella z instalacji
Celem dezynfekcji jest wyeliminowanie żywych i przetrwalnikowych form organizmów patogennych, a więc również bakterii rodzaju Legionella, oraz zapobieżenie ich wtórnemu rozwojowi. Istotnym celem dezynfekcji jest również zniszczenie biofilmu, który jest barierą chroniącą bakterie przed środkami chemicznymi i oddziaływaniem termicznym. Następstwem niewyeliminowania biofilmu z instalacji jest szybka rekolonizacja bakterii po przeprowadzeniu dezynfekcji termicznej lub chemicznej.
Zwalczanie bakterii Legionella w instalacjach może odbywać się metodą chemiczną lub fizyczną. Dezynfekcję chemiczną przeprowadza się np. przy pomocy: chloru, podchlorynu sodu, podchlorynu wapnia, dwutlenku chloru, chlorku bromu, ozonu, jonów srebra i miedzi, nadtlenku wodoru, nadmanganianu potasu, natomiast dezynfekcję fizyczną przeprowadza się za pomocą: podwyższonej temperatury, ultradźwięków, promieniowania elektromagnetycznego, w tym promieniowania UV, rtg. i gamma, oraz poprzez filtrację.
Najbardziej rozpowszechnione są następujące sposoby dezynfekcji:
- termiczna – zgodnie z rozporządzeniem Ministra Infrastruktury [4] w tym przypadku instalacja ciepłej wody powinna być przystosowana do przeprowadzania takiej dezynfekcji w temperaturze nie niższej niż 70°C;
- z użyciem dwutlenku chloru – stosowanie chloru i jego związków w celu dezynfekcji wody przeznaczonej do spożycia jest dość powszechne, chlorowana jest też bardzo często woda w basenach kąpielowych. Jednak stosowanie chloru i jego związków ma też ujemne strony ze względu na możliwość powstawania podczas chlorowania związków halogenowych o właściwościach kancerogennych, a ponadto stosowanie dużych dawek chloru przyczynia się do zwiększonej korozyjności systemu. Dezynfekcji z użyciem dwutlenku chloru nie można stosować w instalacjach i urządzeniach miedzianych. Można ją wykorzystywać w tzw. dezynfekcji szokowej, której celem jest zapobieżenie powstawaniu biofilmu w instalacji. Hiperchlorowanie szokowe polega na zastosowaniu związków chloru w celu uzyskania stężenia wolnego chloru 10 mg/l. Temperatura wody powinna być niższa od 30°C, a pH wody nie powinno być wyższe niż 7,6. Czas dezynfekcji wynosi około dwóch godzin. Po wykonaniu dezynfekcji instalację należy przepłukać do momentu osiągnięcia stężenia wolnego chloru mniejszego od 0,3 mg/l;
- za pomocą promieniowania UV – o długości fali 220–320 nm. Ten sposób wykorzystywany jest np. w układach nawilżania powietrza, a także w mniejszych układach przepływowych;
- mikro- i ultrafiltracja – znajduje zastosowanie m.in. w systemach dystrybucji wody w szpitalach, np. na oddziałach onkologicznych, intensywnej opieki medycznej czy transplantologii;
- elektrolityczna (jonizacja) – w przypadku gdy nie jest możliwe utrzymanie temperatury wody w granicach zapobiegających rozwojowi bakterii Legionella, EWGLI zaleca poza stosowaniem chlorowania ciągłą dezynfekcję wody przy użyciu jonów Ag+, Cu2+. Ten sposób dezynfekcji wymaga stałego monitorowania stężenia jonów.
Podsumowanie
Za właściwą eksploatację i konserwację wewnętrznej instalacji wodociągowej odpowiedzialny jest właściciel lub zarządca obiektu. W celu obniżenia ryzyka powstawania zakażeń bakteriami Legionella powinien on dbać przede wszystkim o właściwą temperaturę wody, czynnik bardzo istotny dla ich rozwoju. Szczególnie ważna jest czystość mikrobiologiczna systemów dystrybucji wody w szpitalach.
W celu eliminacji zagrożenia, jakim jest kolonizacja instalacji przez te mikroorganizmy, należy podejmować równocześnie następujące działania:
- utrzymywać właściwą temperaturę zasilania instalacji,
- utrzymywać właściwe przepływy cyrkulacyjne,
- usuwać nieciągłości izolacji termicznych oraz wymieniać izolację zużytą, zawilgoconą lub niespełniającą wymogów na nową o odpowiedniej grubości i możliwie najniższym współczynniku przewodzenia ciepła,
- prowadzić okresową dezynfekcję wody,
- dbać o właściwy stan techniczny i higieniczny instalacji.
Należy pamiętać, że konieczne jest również:
- eliminowanie tzw. ślepych odcinków instalacji,
- zapobieganie procesom korozji, tworzenia i wytrącania się osadów oraz powstawania biofilmu,
- właściwe zrównoważenie instalacji w celu zlikwidowania stref o zbyt małych przepływach, w których następuje niebezpieczne obniżenie temperatury lub tworzą się zastoiska.
Ze względu na częstą rozbieżność opinii dotyczących wpływu materiału, z jakiego wykonana jest instalacja, na rozwój bakterii Legionella w artykule pominięto to zagadnienie.
W rzeczywistych warunkach przyczyny kolonizacji instalacji bakteriami z rodzaju Legionella są często bardzo złożone, a analizy nie można oprzeć jedynie na standardowych procedurach [3].
Literatura
- Bartram J., Chartier Y., Lee J.V., Pond K., Surman-Lee S., Legionella and the prevention of legionellosis, WHO Library Cataloguing-in Publication Data, World Health Organization, 2007.
- Pawińska A. red., Profilaktyka zakażeń szpitalnych – bezpieczeństwo środowiska szpitalnego, Wydawnictwo Medyczne a-medica press, Bielsko-Biała 2011.
- Wolski A., Kaiser K., Legionella w instalacjach budynków, Wyd. Ośrodek Informacji „Technika instalacyjna w budownictwie”, Warszawa 2009.
- Rozporządzenie Ministra Infrastruktury z dnia 12 kwietnia 2002 r. w sprawie warunków technicznych, jakim powinny odpowiadać budynki i ich usytuowanie (DzU nr 75/2002, poz. 690, ze zm.).
- Rozporządzenie Ministra Zdrowia z dnia 29 marca 2007 r. w sprawie jakości wody przeznaczonej do spożycia przez ludzi (DzU nr 61/2007, poz. 417, ze zm.).
- Ustawa z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi (DzU nr 234/2008, poz. 1570).



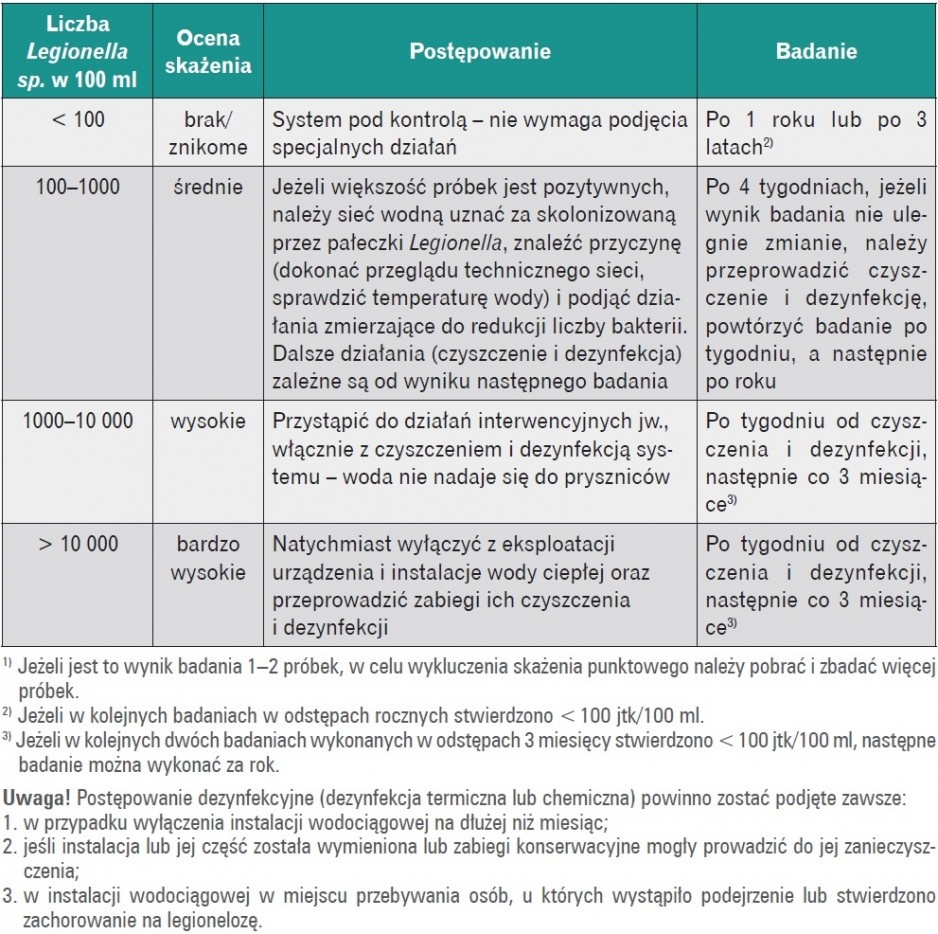
![Tabela 1. Sposób postępowania w zależności od wyników badania bakteriologicznego1) wg [5]](https://www.rynekinstalacyjny.pl/media/cache/typical_view/data/202104/legionella-1.jpg)