Klimatyzacja i wentylacja pomieszczeń izolowania pacjentów
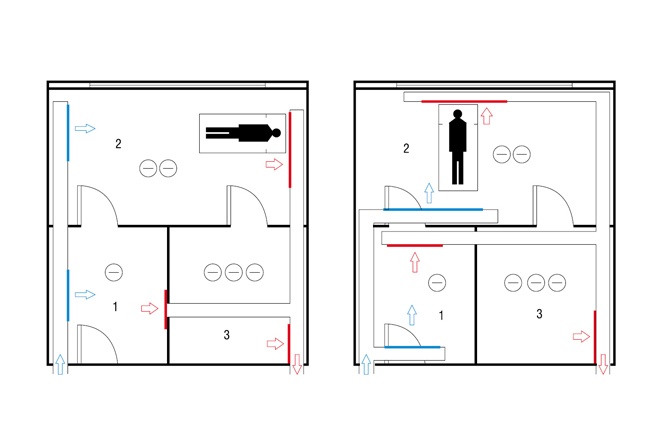
Rozmieszczenia instalacji wentylacji, rys. Kaiser Krzysztof
W artykule omówiono zasadność stosowania instalacji klimatyzacji i wentylacji w pomieszczeniach izolacji pacjentów. Wskazano na rolę, jaką odgrywa prawidłowa wentylacja pomieszczenia w minimalizowaniu ryzyka rozprzestrzeniania się patogenów.
Zobacz także
Panasonic Marketing Europe GmbH Sp. z o.o. Energooszczędny i inteligentny system klimatyzacji w ratuszu Warszawa-Ursynów

Efektem rozbudowy i modernizacji ursynowskiego ratusza jest montaż nowoczesnego i efektywnego energetycznie systemu klimatyzacji, który zapewnia komfortową i cichą pracę. Zastosowany system VRF firmy Panasonic...
Efektem rozbudowy i modernizacji ursynowskiego ratusza jest montaż nowoczesnego i efektywnego energetycznie systemu klimatyzacji, który zapewnia komfortową i cichą pracę. Zastosowany system VRF firmy Panasonic spełnił wszystkie wymagania inwestora dotyczące energooszczędności, wysokiej wydajności, elastyczności działania i efektywności. Składająca się z 250 pomieszczeń siedziba Urzędu Dzielnicy Warszawa-Ursynów to obecnie największy budynek w Polsce, w którym zainstalowano nowoczesny system VRF.
FLOWAIR Sprawdź, jak prześcigniesz konkurencję dzięki SYSTEMOWI FLOWAIR

Jeżeli na co dzień zarządzasz zespołem, z pewnością wiesz, że warunki panujące w pomieszczeniach bezpośrednio przekładają się na jakość i wydajność pracy. To samo dotyczy logistyki i zarządzania towarami...
Jeżeli na co dzień zarządzasz zespołem, z pewnością wiesz, że warunki panujące w pomieszczeniach bezpośrednio przekładają się na jakość i wydajność pracy. To samo dotyczy logistyki i zarządzania towarami – musisz o nie zadbać, aby podczas składowania nie straciły swoich właściwości.
LG ELECTRONICS POLSKA SP. Z O.O Nowoczesne klimatyzatory pokojowe w ofercie LG Electronics na rok 2022

W roku 2022 firma LG Electronics przygotowała dla swoich Klientów wiele nowości w segmencie klimatyzatorów pokojowych typu RAC. Niemal wszystkie ich modele zostały odświeżone o dodatkowe funkcjonalności....
W roku 2022 firma LG Electronics przygotowała dla swoich Klientów wiele nowości w segmencie klimatyzatorów pokojowych typu RAC. Niemal wszystkie ich modele zostały odświeżone o dodatkowe funkcjonalności. Pojawiły się także nowe urządzenia, takie jak jednostka Artcool Beige – w stylowym, beżowym kolorze.
Jedną z dróg przenoszenia się drobnoustrojów chorobotwórczych jest powietrze. W wyniku kasłania, kichania, mówienia patogeny wydostają się z organizmu człowieka i emitowane są do powietrza w postaci bioaerozolu. Z uwagi na bardzo małe wymiary i masę patogenów unoszą się one bardzo długo w powietrzu, nawet stojącym, co wykazali Wells i Stokes. Przeciętna prędkość tych kilkunastu czy kilkudziesięciu tysięcy kropel wydostających się podczas kichnięcia wynosi zazwyczaj 40–150 km/h, a zasięg ok. 4,5 m (do niedawna uważano, że krople dolatują na odległość maks. 1,5 m), zatem w otoczeniu chorego tworzy się mgiełka zawierająca czynniki zakaźne. Liczba cząstek patogenów emitowanych przez osobę chorą może sięgać nawet 1 mln podczas jednorazowego kichnięcia, a podczas mówienia ok. 100. Dawka infekcyjna dla większości drobnoustrojów zawiera się zazwyczaj w granicach 10°–105. Wielkość emitowanych cząstek wynosi ok. 10 µm. Ryzyko zakażenia zwiększa się wraz z czasem ekspozycji i zmniejszaniem się odległości od osoby chorej. Niezależnie jednak od tego, czy będzie to jeden, czy też kilka metrów odległości od osoby chorej, konieczne jest zachowanie szczególnej ostrożności.
Oczywiście powietrze nie jest dla mikroorganizmów środowiskiem szczególnie korzystnym, gdyż zdolność do ich przetrwania zależy od indywidualnej reakcji na stres środowiskowy, a znaczna część mikroorganizmów jest niedostosowana do długotrwałego przebywania w tym środowisku. Wpływ na ich żywotność mają m. in. promieniowanie słoneczne, temperatura i wilgotność, np. żywotność prątków gruźlicy w pomieszczeniach nasłonecznionych wynosi do 5 dni, natomiast w pomieszczeniach bez dostępu światła słonecznego nawet 5 miesięcy, a laseczki wąglika Bacillus anthracis zachowują chorobotwórczość nawet przez 30–40 lat. Wirus SARS CoV wg [4] może przetrwać co najmniej dwa tygodnie po suszeniu w warunkach temperatury i wilgotności występujących w środowisku klimatyzowanym, a wg [6] wirusa tego można łatwo zniszczyć w temperaturze 56°C (15 minut).
Powietrze skażone zanieczyszczeniami biologicznymi niebezpiecznymi dla człowieka, dawniej nazywane „powietrzem morowym”, występuje tam, gdzie te czynniki zakaźne można spotkać, czyli przede wszystkim w miejscach przebywania osób zainfekowanych. Są to m.in. miejsca ludzkich skupisk, przestrzenie zamknięte, takie jak np. galerie handlowe, środki komunikacji publicznej, szkoły i uczelnie, obiekty administracji publicznej itp. Szczególne miejsce zajmują tutaj szpitale, w tym szpitale zakaźne oraz wydzielone obszary zakaźne w szpitalach – izolatki.
Biorąc pod uwagę, że cząstki biologicznie aktywne występują w obszarach leczenia i opieki nad pacjentami zakażonymi lub podejrzanymi o chorobę zakaźną, konieczne jest podjęcie środków zmniejszających ryzyko przeniesienia się zakażenia na personel i osoby odwiedzające. Pierwszym krokiem jest izolowanie pacjenta w pomieszczeniach zwanych izolatkami septycznymi.
W rozporządzeniu Ministra Zdrowia w sprawie szczegółowych wymagań, jakim powinny odpowiadać pomieszczenia i urządzenia podmiotu wykonującego działalność leczniczą, znaleźć można następujący fragment dotyczący izolatek [7]:
„§ 2.2) izolatka – pomieszczenie przeznaczone do odosobnienia pacjenta lub grupy pacjentów, chorych na chorobę zakaźną albo osoby lub grupy osób, podejrzanych o chorobę zakaźną, w celu uniemożliwienia przeniesienia biologicznego czynnika chorobotwórczego na inne osoby”;
„§ 21.1. Izolatka w szpitalu składa się z:
1) pomieszczenia pobytu pacjenta;
2) pomieszczenia higieniczno-sanitarnego, dostępnego z pomieszczenia pobytu pacjenta, wyposażonego w:
-
- umywalkę z baterią uruchamianą bez kontaktu z dłonią i dodatkowo w dozownik ze środkiem dezynfekcyjnym uruchamiany bez kontaktu z dłonią, pojemnik z ręcznikami jednorazowego użycia i pojemnik na zużyte ręczniki,
- natrysk, z wyłączeniem izolatki w oddziale anestezjologii i intensywnej terapii,
- płuczkę-dezynfektor basenów i kaczek – w przypadku stosowania basenów i kaczek wielorazowego użytku,
- urządzenie do dekontaminacji oraz do utylizacji wkładów jednorazowych wraz z zawartością, które powinno być zainstalowane w sposób eliminujący zagrożenia dla pacjentów – w przypadku stosowania basenów i kaczek jednorazowych;
3) śluzy umywalkowo-fartuchowej pomiędzy pomieszczeniem pobytu pacjenta a ogólną drogą komunikacyjną.
2. Przepisu ust. 1 pkt 2 lit. d nie stosuje się w przypadku przeprowadzania dekontaminacji w urządzeniu znajdującym się w innym pomieszczeniu zlokalizowanym na terenie oddziału, pod warunkiem transportu w szczelnych pojemnikach.
3. Izolatka powinna być wyposażona w wentylację wymuszoną działającą na zasadzie podciśnienia w taki sposób, że ciśnienie w izolatce jest niższe niż na korytarzu i w śluzie”.
„§ 38. W (…) izolatkach (…) stosuje się wentylację nawiewno-wywiewną lub klimatyzację zapewniającą parametry jakości powietrza dostosowane do funkcji tych pomieszczeń”.
Zgodnie z rozporządzeniem [7] na oddziale dziecięcym powinna się znajdować co najmniej jedna izolatka, a ponadto:
- W izbie przyjęć zapewnia się możliwość krótkotrwałej izolacji pacjenta, u którego stwierdzono chorobę zakaźną lub z podejrzeniem zachorowania na chorobę zakaźną. Izolacja może się odbywać w oddzielnym pomieszczeniu, w przypadku gdy izba przyjęć składa się z co najmniej trzech pomieszczeń zapewniających przeprowadzenie badań związanych z przyjęciem pacjenta.
- Wejście do oddziału chorób zakaźnych prowadzi przez śluzę umywalkowo-fartuchową umożliwiającą transport pacjenta na łóżku, bez możliwości równoczesnego otwarcia drzwi wewnętrznych, albo stosuje się inny system zapobiegania przenikaniu powietrza z oddziału na zewnątrz. W oddziale chorób zakaźnych znajdują się co najmniej trzy izolatki.
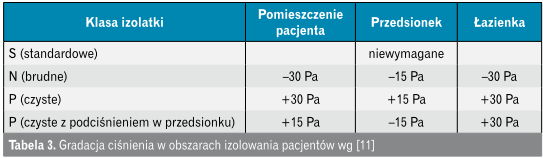
Według wytycznych International Health Facility Guidelines (IHFG) [10] izolatki dzieli się na:
- neutralne, klasa S – standardowe pomieszczenia izolowania, dla pacjentów zakażonych patogenami niebędącymi chorobami zakaźnymi o dużej zjadliwości drobnoustroju,
- nadciśnieniowe, klasa P – czyste, przeznaczone dla pacjentów o obniżonej odporności, np. po przeszczepach;
- podciśnieniowe, klasa N – przeznaczone dla pacjentów z chorobami zakaźnymi, pomieszczenia z dodatkowymi barierami ochronnymi,
- podciśnieniowe, klasa Q – przeznaczone do izolacji pacjentów w tzw. kwarantannie, pomieszczenia z dodatkowymi barierami ochronnymi.
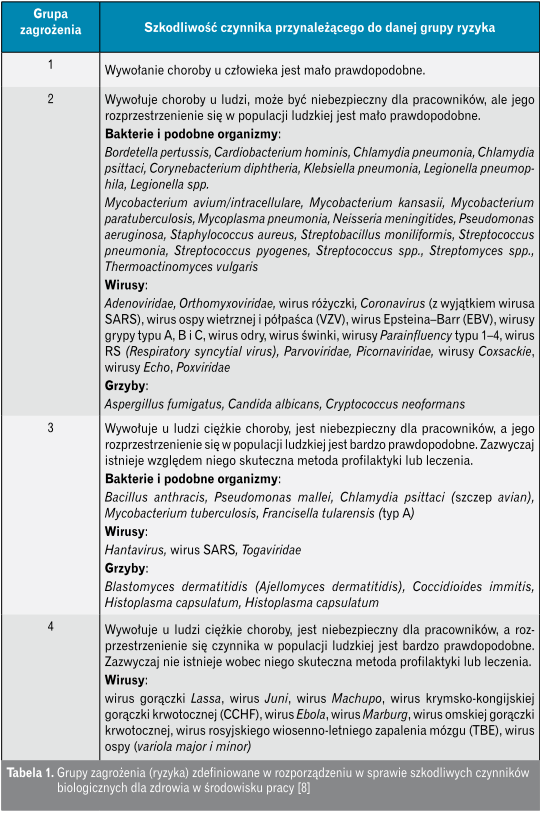
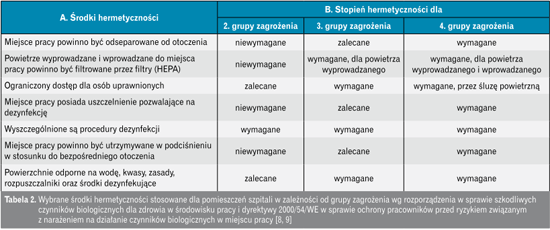
Z punktu widzenia uniemożliwienia rozprzestrzeniania się skażonego patogenami powietrza konieczne jest zapewnienie określonego stopnia hermetyczności pomieszczenia. Wymagany stopień hermetyczności zależy od rodzaju spodziewanych w tym pomieszczeniu drobnoustrojów. Szkodliwe czynniki biologiczne dzieli się na cztery grupy zagrożenia (grupy ryzyka) – tabela 1. Hermetyczność pomieszczeń musi obejmować również hermetyczność obsługujących je instalacji klimatyzacji i wentylacji.
W izolatkach, gdzie przebywają ludzie, u których istnieje lub podejrzewa się zarażenie czynnikami biologicznymi z grupy 3 lub 4 lub którzy są podejrzani o nosicielstwo takich czynników, niezbędne jest stosowanie instalacji wentylacji mechanicznej utrzymującej podciśnienie i filtrującej powietrze.
Procedury eksploatacyjne tych instalacji należy dostosować do wymaganego stopnia hermetyczności pomieszczeń. Muszą one uwzględniać wyeliminowanie niebezpieczeństwa uwolnienia szkodliwych czynników biologicznych do otoczenia oraz minimalizować ryzyko zakażenia personelu technicznego i osób postronnych [2, 3].
W tabeli 2 przedstawiono niektóre z wymaganych środków koniecznych do zapewnienia odpowiedniego stopnia hermetyczności.
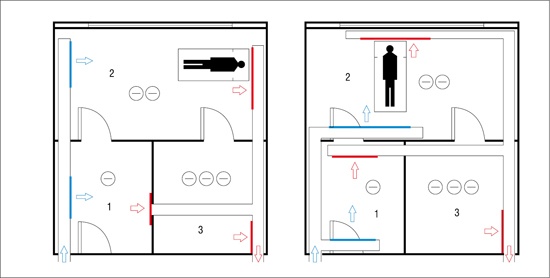
Poza szczelnością przegród budowlanych oraz okien i drzwi zachowanie hermetyczności pomieszczenia powinno zapewniać ukierunkowany przepływ powietrza spowodowany odpowiednią gradacją ciśnienia, tak aby nie istniała możliwość eksfiltracji powietrza skażonego na zewnątrz pomieszczenia (rys. 1). Różnica ciśnienia stosowana pomiędzy pomieszczeniami w różnych krajach nie jest jednakowa i wynosi zazwyczaj powyżej 5 Pa pomiędzy każdym kolejnym pomieszczeniem: np. pomiędzy śluzą a pomieszczeniem pacjenta różnica ciśnienia przekracza 5 Pa.
Amerykańskie rządowe Centers for Disease Control and Prevention (CDC) [5] zaleca, aby ciśnienie względem otoczenia izolatek septycznych było niższe od 2,5 Pa, natomiast krotność wymian powietrza dla nowych instalacji nie mniejsza niż 12, a dla starych instalacji (oddanych do użytkowania przed 2001 rokiem) większa od 6. Im wyższa krotność wymian powietrza, tym czas niezbędny do usunięcia zanieczyszczeń jest krótszy. Niestety ograniczeniem stosowania znacznych krotności wymian jest energochłonność spowodowana koniecznością obróbki cieplno-wilgotnościowej powietrza, a także pogorszanie się poczucia komfortu cieplnego przebywania w takim pomieszczeniu. Duże prędkości przepływu powietrza zwiększają również hałas spowodowany przepływem oraz przenikaniem przez wszelkie drobne nieszczelności.
W oddziałach zakaźnych gradacja ciśnienia powinna być następująca:
otoczenie zewnętrzne > wejście na oddział zakaźny > korytarz wewnętrzny oddziału > śluza > pomieszczenie pacjenta > pomieszczenie higieniczno–sanitarne pacjenta.
Australijskie wytyczne dotyczące klasyfikacji oraz projektowania izolatek w zakładach opieki zdrowotnej [11] wraz z zakresami gradacji ciśnienia dla poszczególnych typów izolatek podano w tabeli 3.
Ze względów bezpieczeństwa izolatki, w których przebywają pacjenci zakażeni patogenami o dużej zjadliwości, powinny być wyposażone w sygnalizatory alarmowe umieszczane na zewnątrz pomieszczenia w celu alarmowania o powstaniu rozhermetyzowania pomieszczenia.
Z uwagi na konieczność zapewnienia hermetyczności pomieszczenia konieczna jest bezawaryjna praca instalacji klimatyzacji i wentylacji. Trudno sobie jednak wyobrazić, że instalacja przez cały okres użytkowania będzie działała bezawaryjnie. Również wyłączanie instalacji na czas prowadzenia konserwacji jest niewskazane, dlatego izolatki o dużym znaczeniu, które są użytkowane przez cały czas, powinny mieć zapewnioną redundantną instalację klimatyzacji i wentylacji, która będzie załączana, gdy podstawowa jest czasowo wyłączona z eksploatacji. Ponadto instalacja nawiewna i wywiewna powinny być wyposażone w przepustnice odcinające przepływ powietrza po zatrzymaniu pracy instalacji odpowiednio przed filtrem HEPA (lub ULPA) i za filtrem HEPA (lub ULPA).
Jeśli stosowanie filtrów HEPA może się okazać niewystarczające, należy zastosować filtry o jeszcze większej skuteczności zatrzymywania cząstek, czyli filtry ULPA.
Filtry powinny być montowane możliwie najbliżej izolatki, najlepiej w samym nawiewniku i wywiewniku, aby zmniejszyć potencjalne ryzyko przenoszenia się mikroorganizmów na dalszą część instalacji. W części nawiewnej zalecana jest trzystopniowa filtracja, a w części wywiewnej wystarczy filtracja jednostopniowa z filtrem HEPA. Dodatkowym wyposażeniem zwiększającym skuteczność dekontaminacji powietrza i powierzchni mogą być lampy UV zainstalowane przy filtrach HEPA. Nie powinny być one jednak stosowane zamiast wentylacji z filtrami wysokoskutecznymi jako zamiennik. Ich działanie powinno być wspomagające. Stosowanie recyrkulacji powietrza w izolatkach brudnych jest niewskazane, a wg [11] zabronione.
Jeżeli izolatki nie wymagają wysokiego stopnia hermetyczności, czyli nie przebywają w nich pacjenci z chorobami szczególnie niebezpiecznymi pod względem epidemiologicznym, możliwe jest np. wyprowadzanie powietrza zużytego poza obszar przebywania ludzi i zwierząt bez konieczności stosowania filtrów wysokoskutecznych [1].
Poza zapewnieniem hermetyczności pomieszczeń izolowania pacjenta należy również zadbać o warunki komfortu dla osoby poddanej izolacji. Komfort cieplny jest w większości przypadków zachowany, gdy temperatura termometru suchego wynosi 22–24,5°C, wilgotność względna powietrza to ok. 50%, a prędkość przepływu powietrza przez strefę przebywania człowieka jest mniejsza od 0,3 m/s.
Podsumowanie
Wpływ skuteczności wentylacji na ryzyko zakażeń wykazali w swoich badaniach Wells i Riley, a wyniki badań prowadzonych przez Lidwella potwierdziły ten fakt Wyposażenie izolatki w instalacje klimatyzacji i wentylacji jest nieodzownym elementem obniżającym ryzyko przenoszenia zakażeń.
Instalacje klimatyzacji i wentylacji powinny być wyposażone w odpowiednie elementy adekwatnie do utrzymania wymaganego stopnia hermetyczności pomieszczenia. Konieczne jest stosowanie odpowiedniej gradacji ciśnienia w izolatkach oraz utrzymywanie jednokierunkowego przepływu powietrza. Podczas przeprowadzania prac konserwacyjnych i remontowych w obiektach z izolatkami konieczne jest zachowanie szczególnych środków ostrożności i stosowanie odpowiedniego sprzętu ochrony osobistej.
W zależności od rodzaju występującego zagrożenia stosowane są różne środki ochrony indywidualnej osób wchodzących do izolatki, np. maski ochronne, odzież ochronna czy okulary ochronne. W przypadku obecności w bioaerozolu mikroorganizmów z grupy najwyższego ryzyka konieczna jest odzież ochronna – kombinezony zapewniające całkowitą izolację personelu od otoczenia. Analogiczne zabezpieczenia powinien stosować personel techniczny zajmujący się obsługą techniczną urządzeń i instalacji izolatki [1].
Wszystkie elementy podlegające wymianie w instalacjach klimatyzacji i wentylacji izolatek należy traktować jako odpad niebezpieczny. Powietrze usuwane z pomieszczeń izolowania zakaźnie chorych, pomimo wcześniejszego oczyszczania na filtrze, powinno być wyprowadzane do obszarów, w których nie przebywają ludzie i zwierzęta.
Literatura
- Kaiser Krzysztof, Izolatki na oddziałach dziecięcych – wymagania, „Rynek Instalacyjny” 1–2/2015, s. 34–36, rynekinstalacyjny.pl.
- Kaiser Krzysztof, Wentylacja izolatek szpitalnych. Część 1, „Rynek Instalacyjny” 12/2011, s. 60–64, rynekinstalacyjny.pl.
- Kaiser Krzysztof, Wentylacja izolatek szpitalnych. Część 2, „Rynek Instalacyjny” 1–2/2012, s. 53–58, rynekinstalacyjny.pl.
- Chan K.H., Malik Peiris J.S., Lam S.Y., Poon L.L.M., Yuen K.Y., Seto W.H., The Effects of Temperature and Relative Humidity on the Viability of the SARS Coronavirus, Hindawi Publishing Corporation „Advances in Virology” Volume 2011, https://www.hindawi.com/journals/av/2011/734690/ (dostęp: 20.03.2020).
- Guidelines for Environmental Infection Control in Health-Care Facilities Recommendations of CDC and the Healthcare Infection Control Practices Advisory Committee (HICPAC), U.S. Department of Health and Human Services Centers for Disease Control and Prevention (CDC) Atlanta, 2003, Updated 2019, https://www.cdc.gov/infectioncontrol/pdf/guidelines/environmental-guidelines-P.pdf (dostęp: 20.03.2020).
- Raport WHO: Pierwsze dane dotyczące stabilności i odporności koronawirusa SARS opracowane przez członków sieci laboratoryjnej WHO, http://www.who.int/csr/sars/survival_2003_05_04/en/# (dostęp: 20.03.2020).
- Rozporządzenie Ministra Zdrowia z dnia 26 marca 2019 r. w sprawie szczegółowych wymagań, jakim powinny odpowiadać pomieszczenia i urządzenia podmiotu wykonującego działalność leczniczą (DzU 2019, poz. 595).
- Rozporządzenie Ministra Zdrowia z dnia 22 kwietnia 2005 r. w sprawie szkodliwych czynników biologicznych dla zdrowia w środowisku pracy oraz ochrony zdrowia pracowników zawodowo narażonych na te czynniki (DzU 2005, nr 81, poz. 716, z późn. zm.).
- Dyrektywa 2000/54/WE Parlamentu Europejskiego i Rady z dnia 18 września 2000 r. w sprawie ochrony pracowników przed ryzykiem związanym z narażeniem na działanie czynników biologicznych w miejscu pracy (siódma dyrektywa szczegółowa w rozumieniu art. 16 ust. 1 dyrektywy 89/391/EWG) (Dz.Urz. UE L 262 z 17.10.2000).
- http://www.healthfacilityguidelines.com/ (dostęp: 20.03.2020).
- Guidelines for the classification and design of isolation rooms in health care facilities, Victorian Advisory Committee on Infection Control, 2007, http://docs2.health.vic.gov.au/docs/doc/4AAF777BF1B3C40BCA257D2400820414/$FILE/070303_DHS_ISO%20RoomGuide_web.pdf (dostęp: 20.03.2020).