Izolatki na oddziałach dziecięcych – wymagania

Fot. freeimages.com
Izolatka na oddziale pediatrycznym to pomieszczenie o specyficznym przeznaczeniu – dziecko przebywa w nim w odosobnieniu. Jest to też pomieszczenie wymagające określonego stopnia szczelności, osiąganego dzięki spełnieniu wielu warunków jednocześnie.
Zobacz także
Mastervent Tomasz Miliński Skuteczność odpylania jako istotny aspekt bezpieczeństwa pracy

Emisja pyłów powstających w procesach technologicznych jest jednym z poważniejszych problemów stwarzających zagrożenie dla osób przebywających w ich otoczeniu. Głównymi źródłami pyłów są procesy cięcia...
Emisja pyłów powstających w procesach technologicznych jest jednym z poważniejszych problemów stwarzających zagrożenie dla osób przebywających w ich otoczeniu. Głównymi źródłami pyłów są procesy cięcia materiałów, transportowania, szlifowania i polerowania. Pyły są nie tylko zagrożeniem zdrowotnym, ale również mogą być przyczyną wybuchu.
Mastervent Tomasz Miliński Urządzenia do pochłaniania zanieczyszczeń i obliczanie ilości powietrza odciąganego
Skuteczny odciąg zanieczyszczonego powietrza to problem wielu zakładów produkcyjnych. Źle wykonana wentylacja miejscowa w miejscu obróbki materiałów może powodować gromadzenie się pyłu na stanowisku pracy...
Skuteczny odciąg zanieczyszczonego powietrza to problem wielu zakładów produkcyjnych. Źle wykonana wentylacja miejscowa w miejscu obróbki materiałów może powodować gromadzenie się pyłu na stanowisku pracy oraz w jego okolicach, co w konsekwencji może doprowadzić do powstania tzw. obłoku pyłowego, a niewielkie zaiskrzenie mechaniczne lub otwarty ogień mogą spowodować wybuch.
Panasonic Marketing Europe GmbH Sp. z o.o. Energooszczędne rozwiązania grzewcze i chłodnicze dla hoteli

Podczas projektowania obiektów hotelarskich coraz ważniejsze dla architektów oraz projektantów branżowych stają się kwestie związane z racjonalnym zużyciem energii. Efekt ten jest osiągany poprzez zastosowanie...
Podczas projektowania obiektów hotelarskich coraz ważniejsze dla architektów oraz projektantów branżowych stają się kwestie związane z racjonalnym zużyciem energii. Efekt ten jest osiągany poprzez zastosowanie rozwiązań architektoniczno-budowlanych, które zmniejszają potrzeby cieplne budynku oraz likwidują mostki termiczne. Stosuje się też systemy instalacyjne, które zapewniają odpowiedni komfort cieplny, zmniejszają koszty eksploatacyjne budynku oraz podnoszą prestiż ekologiczny obiektu. Jakie rozwiązania...
Cel stosowania izolatki
Załącznik nr 1 do rozporządzenia Ministra Zdrowia w sprawie szczegółowych wymagań, jakim powinny odpowiadać pomieszczenia i urządzenia podmiotu wykonującego działalność leczniczą, stanowi:
W oddziale dziecięcym znajduje się co najmniej jedna izolatka [13]. Wymagania te dotyczą izolatek tzw. septycznych, a ich definicja jest następująca: § 2. 2) izolatka – pomieszczenie przeznaczone do odosobnienia pacjenta lub grupy pacjentów, chorych na chorobę zakaźną albo osoby lub grupy osób, podejrzanych o chorobę zakaźną, w celu uniemożliwienia przeniesienia biologicznego czynnika chorobotwórczego na inne osoby [13].
W większości krajowych szpitali spotyka się zazwyczaj czynniki biologiczne klasyfikowane w niższych grupach ryzyka. Oczywiście zawsze istnieje ryzyko pojawienia się pacjenta zakażonego drobnoustrojem o wysokiej zjadliwości i zakaźności, stąd w każdym przypadku podejrzenia o taką chorobę zaleca się izolowanie tej osoby.
Do czynników biologicznych szczególnie niebezpiecznych zalicza się m.in. drobnoustroje powodujące gruźlicę, grypę, SARS, gorączki krwotoczne (Lassa, Marburg, Ebola, Kongo).
Dawka infekcyjna dla większości drobnoustrojów zazwyczaj zawiera się w granicach 100–105. Ilość cząstek emitowanych do powietrza drogą kropelkową przez osobę chorą może sięgać nawet 1 mln podczas jednorazowego kichnięcia, a ich wielkość wynosi ok. 10 mm [1, 2].
Najmniejszymi biocząstkami są wirusy, których długość wynosi od 0,02 do 0,2 mm.
Bakterie i grzyby mikroskopijne mają średnice od 0,2 do 100 mm, a pyłki kwiatowe i inne cząstki biologiczne osiągają od 10 mm do nawet kilkuset mikrometrów [4].
W zależności od ryzyka wystąpienia określonego rodzaju szkodliwych dla zdrowia czynników biologicznych stosuje się różne stopnie szczelności pomieszczeń.
Warto przeczytać: Wentylacja izolatek szpitalnych cz. 1 >>
W rzeczywistych warunkach służby zdrowia jest to związane z profilem i funkcją obiektu leczniczego, np. inne będą izolatki w szpitalach ogólnych, natomiast w szpitalach zakaźnych powinny być hermetyczne, również w zakresie klimatyzacji i wentylacji.
Budowa i wyposażenie izolatek
W skład izolatki wchodzą:
-
pomieszczenie pobytu pacjenta,
-
pomieszczenie higieniczno‑sanitarne,
-
śluza umywalkowo-fartuchowa.
Według rozporządzenia [13] pomieszczenie higieniczno-sanitarne powinno być dostępne z pomieszczenia pobytu pacjenta i wyposażone w:
-
miskę ustępową,
-
umywalkę z baterią uruchamianą bez kontaktu z dłonią,
-
dozownik ze środkiem dezynfekcyjnym uruchamiany bez kontaktu z dłonią,
-
dozownik z mydłem w płynie, pojemnik z ręcznikami jednorazowego użycia,
-
pojemnik na zużyte ręczniki,
-
natrysk (z wyłączeniem izolatki w oddziale anestezjologii i intensywnej terapii),
-
płuczkę-dezynfektor, gdy stosowane są baseny i kaczki wielorazowego użytku,
-
urządzenie do dekontaminacji oraz do utylizacji wkładów jednorazowych wraz z zawartością, które powinno być zainstalowane w sposób eliminujący zagrożenia dla pacjentów – w przypadku stosowania basenów i kaczek jednorazowych (w razie przeprowadzania dekontaminacji w urządzeniu znajdującym się w innym pomieszczeniu zlokalizowanym na terenie oddziału pod warunkiem transportu w szczelnych pojemnikach nie jest konieczne stosowanie takiego rozwiązania).
Śluza umywalkowo-fartuchowa powinna być wyposażona [13] w:
-
umywalkę z baterią uruchamianą bez kontaktu z dłonią,
-
dozownik z mydłem w płynie, dozownik ze środkiem dezynfekcyjnym uruchamiany bez kontaktu z dłonią,
-
pojemnik z ręcznikami jednorazowego użycia i pojemnik na zużyte ręczniki,
-
zamykany pojemnik na brudną bieliznę,
-
miejsca na ubrania z zachowaniem rozdziału ubrań czystych i brudnych.
W zależności od rodzaju występującego zagrożenia stosowane są różne środki ochrony indywidualnej osób wchodzących do izolatki, np. maski ochronne, odzież ochronna, okulary ochronne.
W przypadku obecności w bioaerozolu mikroorganizmów z grupy najwyższego ryzyka konieczna jest odzież w postaci kombinezonów ochronnych zapewniających całkowitą izolację personelu od otoczenia. Analogiczne zabezpieczenia powinien stosować personel techniczny zajmujący się obsługą techniczną urządzeń i instalacji izolatki.
Izolatki według rozporządzenia [13] to pomieszczenia, w których ciśnienie powinno być niższe niż ciśnienie otoczenia: izolatka powinna być wyposażona w wentylację wymuszoną działającą na zasadzie podciśnienia w taki sposób, że ciśnienie w izolatce jest niższe niż na korytarzu i w śluzie.
Podciśnienie w izolatce stanowi jedną z barier ochronnych przed przenoszeniem się skażonego powietrza do pomieszczeń sąsiadujących. Zbyt mała różnica ciśnień może być przyczyną wydostawania się substancji szkodliwych na zewnątrz pomieszczenia, natomiast zbyt duża jest przyczyną przeciągów i prowadzi do utrudnionego otwierania drzwi [3].
Jednocześnie obowiązuje wymaganie stosowania w izolatkach wentylacji nawiewno‑wywiewnej lub klimatyzacji zapewniającej parametry jakości powietrza dostosowane do funkcji tych pomieszczeń.
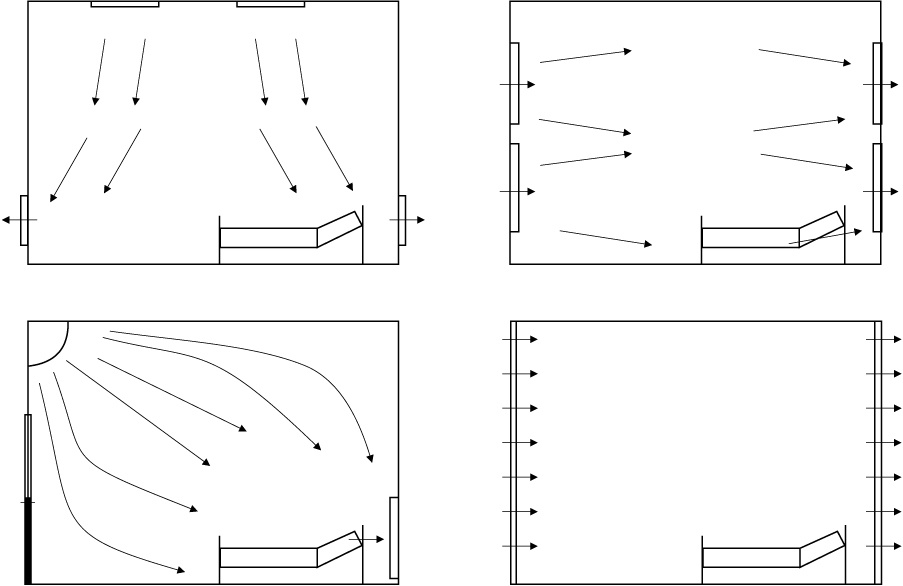
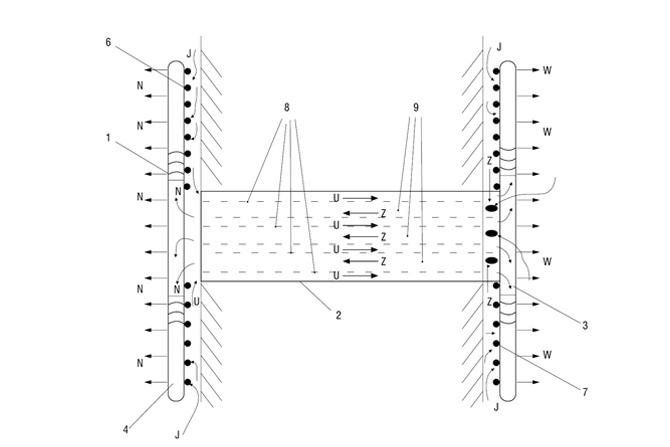
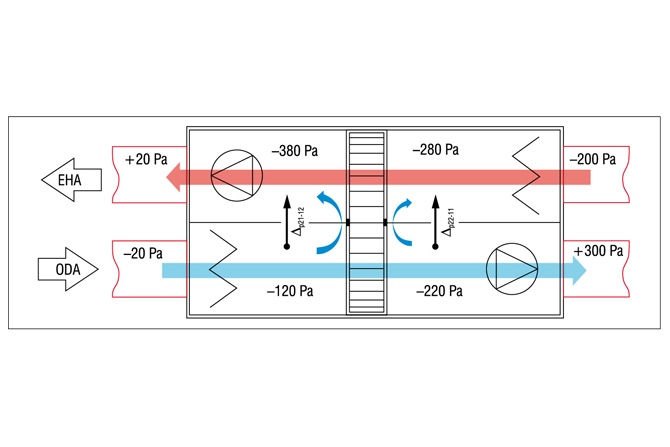
Przepływ powietrza będący następstwem gradacji ciśnienia w pomieszczeniu izolatki powinien się odbywać z kierunku korytarza ogólnodostępnego poprzez śluzę umywalkowo-fartuchową, następnie przez pomieszczenie pobytu pacjenta do pomieszczenia higieniczno-sanitarnego (rys. 1).
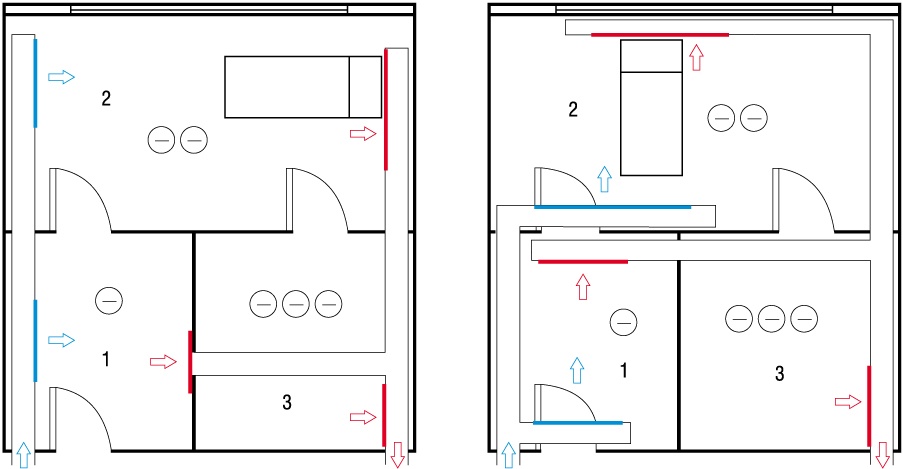
Rys. 1. Przykłady rozmieszczenia instalacji wentylacji i kierunku przepływu powietrza w izolatkach wg [1, 2]: 1 – śluza umywalkowo-fartuchowa, 2 – pomieszczenie pobytu pacjenta, 3 – pomieszczenie higieniczno-sanitarne, kolor czerwony – wywiewniki, kolor niebieski – nawiewniki
W przypadku oddziałów zakaźnych ciśnienie w korytarzach powinno być niższe od ciśnienia otaczającego oddział zakaźny.
CDC [8] zaleca, by ciśnienie w tzw. izolatkach brudnych było niższe względem ich otoczenia o wartość nie mniejszą niż 2,5 Pa, natomiast krotność wymian powietrza w izolatkach była nie mniejsza niż 12 h–1 (dla izolatek oddanych do użytkowania przed 2001 r. CDC tymczasowo dopuszcza krotność wymian powietrza niższą, lecz nie mniejszą niż 6 h–1).
Prowadząc badania nad sposobami przenoszenia prątków gruźlicy, Wells i Riley odkryli relację epidemiologiczną między liczbą przypadków infekcji a skutecznością wentylacji [10, 11]:
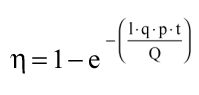 (1)
(1)
gdzie:
h – współczynnik zmniejszenia ryzyka infekcji na skutek zastosowania wentylacji mechanicznej o wydajności Q,
• dla pomieszczeń bez wentylacji h = 1, co oznacza brak jej wpływu na ryzyko infekcji,
• dla pomieszczeń z wentylacją h < 1, co oznacza obniżenie ryzyka infekcji h razy,
I – liczba źródeł zakażeń, np. aktywnych nosicieli chorób zakaźnych [-],
q – liczba dawek infekcyjnych emitowanych w ciągu minuty przez źródło zakażenia [1/min],
p – wydajność wentylacji płucnej osoby zagrożonej infekcją [l/min],
t – czas ekspozycji osoby zagrożonej infekcją [min],
Q – ilość doprowadzanego świeżego powietrza [l/min].
Badania dotyczyły zakażeń powodowanych przez inhalację bioaerozolem. Przedstawiona zależność zakłada dokładne mieszanie powietrza przez wentylację mechaniczną, powodujące jednorodny rozkład chorobotwórczych mikroorganizmów w całej objętości wentylowanego pomieszczenia. Pomimo pewnych uproszczeń wyniki badań ewidentnie wykazały zdecydowany wpływ wentylacji pomieszczeń na ryzyko infekcji [5].
Szybkość usuwania zanieczyszczeń powietrza z pomieszczenia zależy od krotności wymian i tak np. wg wytycznych zapobiegania zakażeniom Mycobacterium tuberculosis przy 12 wymianach powietrza na godzinę 99-proc.; skuteczność usuwania uzyskuje się po upływie 23 minut, a do osiągnięcia 99,9-proc. skuteczności konieczne jest 35 minut [9].
Biorąc pod uwagę specyfikę tych pomieszczeń, należy zadbać o komfort przebywających w nich pacjentów, dla których sama izolacja jest czynnikiem stresogennym.
Czynnikami wpływającymi na poczucie komfortu cieplnego są:
-
temperatura powietrza,
-
wilgotność względna powietrza,
-
prędkość przepływu powietrza,
-
asymetria rozkładu temperatury w pomieszczeniu,
-
temperatura powierzchni otaczających.
Według [7] warunki komfortu cieplnego pacjentów leżących w izolatkach zapewnione są najczęściej wtedy, gdy temperatura wynosi 22–24,5°C, wilgotność względna powietrza to ok. 50%, a prędkość przepływu powietrza jest niższa od 0,3 m/s. Zbyt wysokie prędkości przepływu powietrza przez obszar pobytu pacjenta mogą być przyczyną odczuwania braku komfortu cieplnego, a zbyt wysoka wilgotność względna powietrza – poczucia duszności.
W celu zapewnienia ciągłości działania oraz zachowania właściwego stanu higienicznego instalacji wentylacji mechanicznej i klimatyzacji konieczne jest przeprowadzanie przeglądów, konserwacji oraz czyszczenia i dezynfekcji instalacji.
W § 39 rozporządzenia [13] zawarto następujące wymagania: Instalacje i urządzenia wentylacji mechanicznej i klimatyzacji podlegają okresowemu przeglądowi, czyszczeniu lub dezynfekcji, lub wymianie elementów instalacji zgodnie z zaleceniami producenta, nie rzadziej niż co 12 miesięcy. Dokonanie czynności wymaga udokumentowania.
Procedury eksploatacyjne instalacji wentylacji i klimatyzacji należy dostosować do wymaganego stopnia szczelności pomieszczeń. Muszą one uwzględniać wyeliminowanie niebezpieczeństwa uwolnienia szkodliwych czynników biologicznych do otoczenia oraz minimalizować ryzyko zakażenia personelu technicznego i osób postronnych [1].
Instalacje wentylacji i klimatyzacji izolatek powinny być wyposażone w odpowiednie filtry.
W przypadku izolatek, w których przebywają pacjenci chorzy na szczególnie niebezpieczną chorobę zakaźną lub podejrzewani o taką chorobę, należy stosować tzw. filtry absolutne (HEPA lub ULPA). Dla izolatek tego rodzaju filtry te powinny być stosowane zarówno po stronie wywiewnej, jak i nawiewnej instalacji, najlepiej bezpośrednio w nawiewnikach i wywiewnikach, co zapobiega skażeniu pozostałych części instalacji.
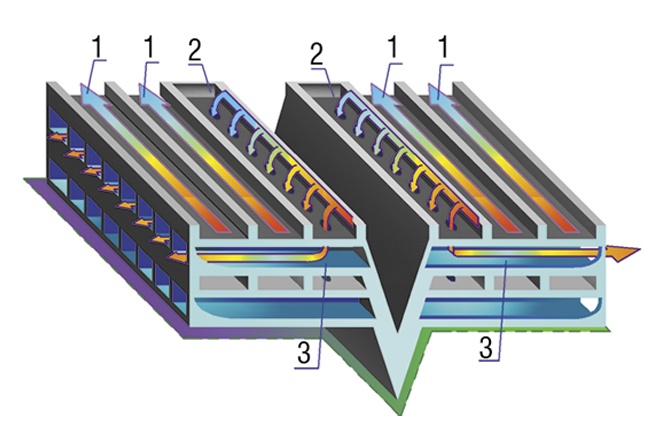
W przypadku filtrów o dużej skuteczności filtracji, tzw. filtrów HEPA, rozkład skuteczności frakcyjnej zatrzymywania zanieczyszczeń znajduje swoje odbicie w skuteczności filtracji różnych rodzajów mikroorganizmów (rys. 2).
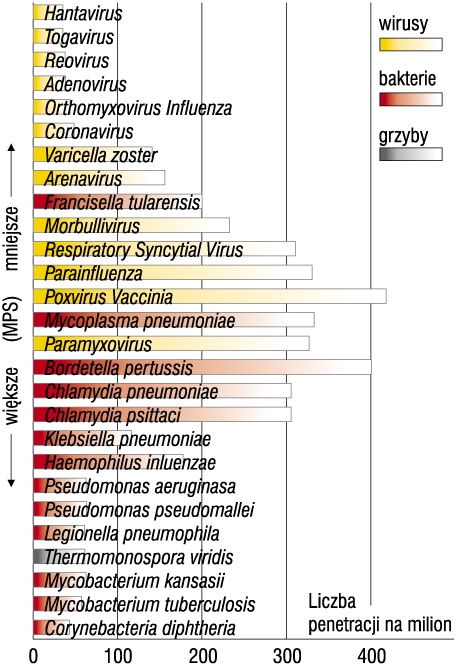
Rys. 2. Liczba penetracji na milion mikroorganizmów dla filtra HEPA o skuteczności filtracji 99,9%. Filtr w największym stopniu penetrują mikroorganizmy o wymiarach zbliżonych do wymiaru najbardziej przenikających cząstek (MPPS) [6]
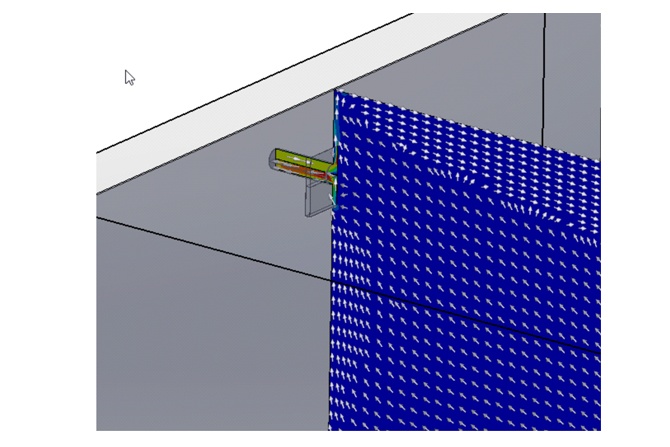
Zastosowanie systemów wyporowych wentylacji z niskoturbulentnym przepływem powietrza przez całe pomieszczenie umożliwia osiągnięcie dużej czystości powietrza w izolatce. Niestety, systemy tego typu w porównaniu z systemami wentylacji mieszającej są droższe, zarówno pod względem inwestycyjnym, jak i eksploatacji. Na rys. 3 przedstawiono przykładowe rozwiązania rozdziału powietrza w pomieszczeniu pobytu pacjenta.
Pod uwagę należy wziąć również możliwość zastosowania lamp UV oddziałujących na miejsca potencjalnego skażenia powierzchni instalacji.
Jeżeli izolatki nie wymagają wysokiego stopnia szczelności, czyli nie przebywają w nich pacjenci z chorobami szczególnie niebezpiecznymi pod względem epidemiologicznym, możliwe jest np. wyprowadzanie powietrza zużytego poza obszar przebywania ludzi i zwierząt bez konieczności stosowania filtrów wysokoskutecznych. Ze względów bezpieczeństwa wybór takiego rozwiązania należy przeanalizować ze służbami sanitarno‑epidemiologicznymi.
Ze względów higieniczno-sanitarnych zalecane jest stosowanie instalacji wentylacyjnych i klimatyzacyjnych w wykonaniu higienicznym, tzn. umożliwiającym czyszczenie i dezynfekcję. Instalacja powinna mieć otwory rewizyjne pozwalające na czyszczenie i dezynfekcję oraz zostać zabezpieczona przed dostępem osób postronnych.
Przeczytaj także: Wentylacja izolatek szpitalnych cz. 2. >>
Ze względu na duże ryzyko występowania w powietrzu izolatki drobnoustrojów chorobotwórczych nie powinno się stosować recyrkulacji powietrza. Odzysk ciepła powinien być realizowany wyłącznie przez wymienniki przeponowe, których konstrukcja uniemożliwia przenikanie powietrza wywiewanego do powietrza nawiewanego do izolatki.
Powietrze usuwane z izolatek powinno być wyprowadzane do obszarów, w których nie przebywają ludzie i zwierzęta.
Podsumowanie
Oddział dziecięcy powinien mieć przynajmniej jedną izolatkę wykonaną zgodnie z rozporządzeniem w sprawie szczegółowych wymagań, jakim powinny odpowiadać pomieszczenia i urządzenia podmiotu wykonującego działalność leczniczą [13].
Izolatka jest pomieszczeniem septycznym, zatem nie powinny w niej przebywać pacjenci o obniżonej odporności niebędący chorymi na chorobę zakaźną, np. osoby po przeszczepach. Jej szczelność powinna zostać dostosowana do występujących zagrożeń.
Należy stosować wentylację mechaniczną nawiewno-wywiewną podciśnieniową. Instalacja wentylacyjna powinna nie tylko zapewniać komfort pacjentom – celem jej zastosowania jest przede wszystkim obniżenie ryzyka wystąpienia takiego stężenia drobnoustrojów w powietrzu, które zwiększałoby ryzyko zakażeń, a także stworzenie ciśnieniowej bariery ochronnej przed przenikaniem drobnoustrojów z izolatki do otoczenia.
Wykonanie izolatki w szpitalach nowo budowanych w odróżnieniu od szpitali istniejących nastręcza mniej problemów technicznych.
Podstawą do projektu jest przeznaczenie obiektu służby zdrowia. Związane jest to przede wszystkim z wymaganiem dotyczącym hermetyczności pomieszczenia – bardziej szczelne powinny być izolatki oddziałów zakaźnych, szpitali zakaźnych, mniej natomiast izolatki szpitali ogólnych.
Powinny zostać spełnione wszystkie wymagania dotyczące izolatek na oddziałach dziecięcych zawarte w rozporządzeniu [13], a ponadto z uwagi na bezpieczeństwo personelu medycznego i technicznego oraz pacjentów i odwiedzających, osób przebywających lub mogących się znaleźć w pobliżu izolatki należy rozważyć dodatkowe środki bezpieczeństwa, których wybór powinien uwzględniać rodzaj zagrożeń epidemicznych.
W istniejących szpitalach wykonanie izolatki jest bardzo często utrudnione z uwagi na brak pomieszczeń mogących spełniać szczegółowe wymagania dotyczące izolacyjności pomieszczeń. Niejednokrotnie ze względu na lokalizację izolatki wykonanie instalacji klimatyzacji i wentylacji jest kosztowne, tak samo jak wyposażenie pomieszczenia higieniczno-sanitarnego w płuczkę-dezynfektor basenów i kaczek.
Często popełnianym błędem jest jednoczesne wyposażenie izolatki w wentylację mechaniczną i grawitacyjną – w pomieszczeniu, w którym poprowadzono instalację wentylacji mechanicznej lub klimatyzacji, nie można stosować wentylacji grawitacyjnej [12].
Czas pokaże, czy szpitale ogólne, w których znajdują się oddziały dziecięce, dostosują się do wymagań ministra zdrowia dotyczących izolatek – dla wielu będzie to zadanie stosunkowo trudne ze względów lokalizacyjnych i finansowych.
Literatura
-
Kaiser K., Wentylacja izolatek szpitalnych Cz. 1, „Rynek Instalacyjny” nr 12/2011.
-
Kaiser K., Wentylacja izolatek szpitalnych Cz. 2, „Rynek Instalacyjny” nr 1-2/2012.
-
Kaiser K., Wentylacja i klimatyzacja laboratoriów, Wyd. Grupa MEDIUM, Warszawa 2014.
-
Kaiser K., Wolski A., Hałas i zanieczyszczenia w wentylacji, Wyd. Masta, Gdańsk 2011.
-
Kaiser K., Wolski A., Klimatyzacja i wentylacja w szpitalach. Teoria i praktyka eksploatacji, Wyd. Masta, Gdańsk 2007.
-
Kowalski W.J., Bahnfleth W., Airborne Respiratory Diseases and Mechanical Systems for control of microbes, The Pennsylvania State University, Architectural Engineering Dept., July 1998.
-
Philips D.A., Sinclair R.J., Schuyler G.D., Isolation room ventilation design case studies, IAQ, ASHRAE, 2004.
-
Guidelines for Environmental Infection Control in Health-Care Facilities, Recommendations of CDC and the Healthcare Infection Control Practices Advisory Committee (HICPAC), U.S. Department of Health and Human Services Centers for Disease Control and Prevention (CDC), Atlanta 2003.
-
Guidelines for Safe Work Practices in Human and Animal Medical Diagnostic Laboratories, Recommendations of a CDC-convened, Biosafety Blue Ribbon Panel, Morbidity and Mortality Weekly Report, CDC&P, Supplement, Vol. 61, January 2012.
-
Nardell EA, Barnhart S, Permutt S., Control of tuberculosis in health care facilities: The rational application of patient isolation, building ventilation, air filtration, ultraviolet air disinfection, and personal respirators, Conference of the American College of Chest Physicians and the American Thoracic Society, Chicago, Nov. 1993.
-
Riley R.L. et al., Aerial dissemination of pulmonary tuberculosis: a two-year study of contagion in a tuberculosis ward, „American Journal of Hygiene” No. 70, 1959.
-
Rozporządzenie Ministra Infrastruktury z dnia 12 kwietnia 2002 r. w sprawie warunków technicznych, jakim powinny odpowiadać budynki i ich usytuowanie. (DzU nr 75/2002, poz. 690, z późn. zm.).
-
Rozporządzenie Ministra Zdrowia z dnia 26 czerwca 2012 r. w sprawie szczegółowych wymagań, jakim powinny odpowiadać pomieszczenia i urządzenia podmiotu wykonującego działalność leczniczą (DzU 2012, poz. 739).